
Après une popularisation dans la recherche, l’électromyographie (EMG) s’attaque désormais à la pratique avec la rééducation motrice des patient∙e∙s. Les kinésithérapeutes sont pourtant encore peu formé∙e∙s à cette technique. A l’aube de ce nouveau chapitre, penchons-nous sur les erreurs courantes pour vous rassurer dans votre pratique.
L’EMG, c’est pas sorcier ! Contrairement aux idées reçues, ce nouvel outil peut se révéler une aide précieuse pour les kinésithérapeutes. De nouvelles perspectives s’offrent aujourd’hui pour le diagnostic et l’évaluation de troubles musculo-squelettiques ou neuromusculaires.Ce qui fait peur, au final, ce n’est pas tant la mesure : c’est l’interprétation.
- Force ≠ activité EMG
Une première erreur souvent commise est la confusion entre activité EMG et force. Car, oui, une augmentation de l’activité EMG ne traduit pas forcément une plus grande force. Contre-intuitif, dîtes-vous ? Certes. Pourtant, il est nécessaire de dissocier les deux si l’on veut tenir les mauvaises interprétations à distance.
Déjà, les deux sont de nature différente. Leurs mesures sont donc faites différemment, ce qui permet déjà de les distinguer. D’un côté, la force dépend, entre autres, de plusieurs facteurs biomécaniques comme la relation force-vitesse ou la section transverse du muscle. De l’autre, l’activité EMG peut également varier en fonction du type de fibres musculaires, de l’épaisseur du tissu adipeux ou de la conductance de la peau… Tout cela joue un rôle. En considérant ces éléments, vous disposez déjà des clefs élémentaires pour interpréter l’EMG… Facile, non ?
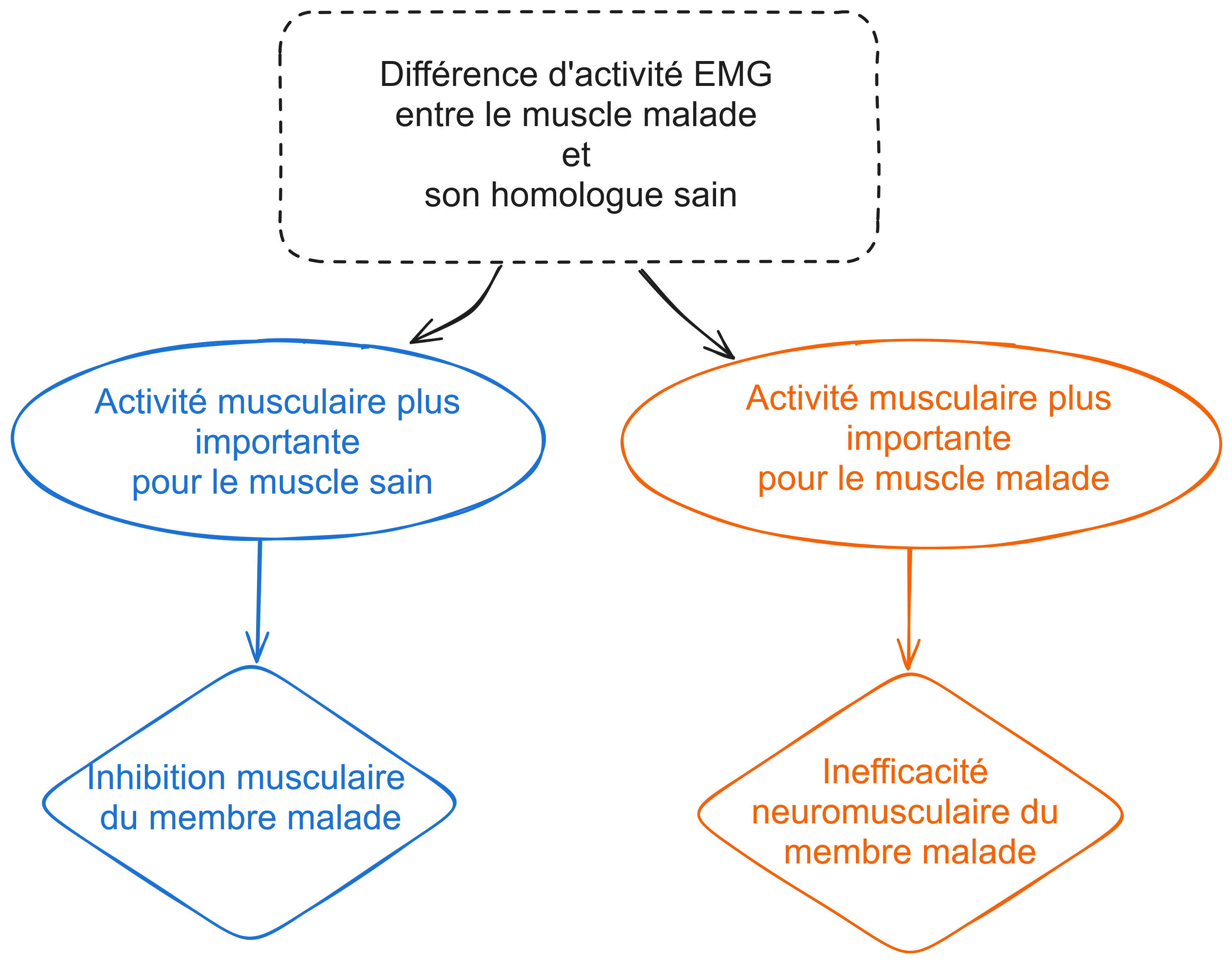
- Différence d’activation sur des muscles homologues
La deuxième erreur découle d’un principe tout aussi contre-intuitif. Cette fois-ci, penchons nous sur l’activité EMG de muscles homologues. Il est courant de penser que l’activité EMG d’un muscle qui serait plus élevée, comparée à celle de son homologue, voudrait dire que le muscle en question est en meilleure santé. Ce serait logique ! Pourtant, son activité plus intense pourrait révéler une vérité tout autre… car un muscle plus sollicité peut au contraire traduire une inefficacité neuromusculaire ! Le muscle malade peut nécessiter un plus grand recrutement de fibres pour atteindre la même intensité que le membre sain. Il faut donc comparer recontextualiser les résultats avec la pathologie et sa situation clinique.
Outil pratique pour accompagner le travail des kinésithérapeutes, l’EMG intéresse plus d’un∙e. Une fois les erreurs écartées, vous pourrez proposer un suivi encore plus adapté aux patients. Pas mal, non ? Bref, l’électromyographie quoi.
Bibliographie :
HUG. J. (2023). Utilisation de l’électromyographie dans l’évaluation de la fonction musculaire et intérêt en pratique clinique ; Elsevier Masson SAS.
GASPAR M. (2022). Intérêt de l’électromyographie de surface (EMG-S) dans la rééducation du sportif blessé. La pratique quotidienne. Kinésithér Scient 2022 ;640 :3-11
